Endormir les caprices du sommeil
A la clinique mutualiste Beau Soleil de Montpellier, une équipe pluridisciplinaire détecte et prend en charge les troubles du sommeil. Enregistrements nocturnes, mesures de vigilance et siestes itératives permettent de mieux comprendre les nuits agitées des patients ou leur irrépressible besoin de dormir.
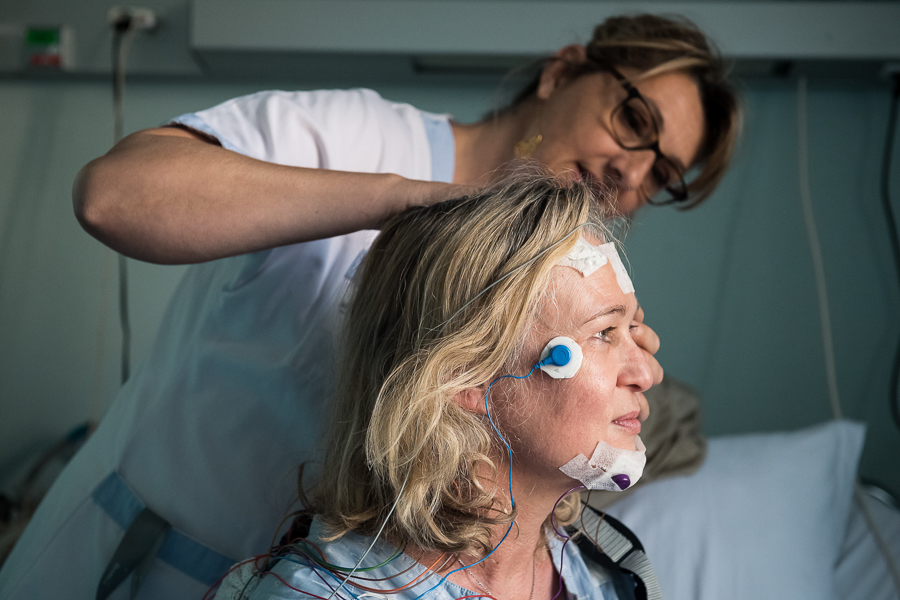
Pyjama boutonné, bouchons d’oreille roses et pavé de Guillaume Musso sur la table de nuit : à 10 heures du matin, bardée d’électrodes, Delphine Peneranda est déjà prête à se rendormir. A 48 ans, cette gestionnaire de patrimoine entame sa deuxième journée d’hospitalisation à la clinique mutualiste Beau Soleil de Montpellier, dans les draps bleu pâle du pôle sommeil. Motif : bilan de somnolence. « J’ai consulté il y a un an pour une fatigue permanente, confie-t-elle. J’ai toujours eu un sommeil compliqué, peu réparateur, avec des réveils et des accès de boulimie nocturne. » Traitée pour dépression, face au constat d’échec des antidépresseurs, elle est finalement orientée vers cette unité spécialisée.
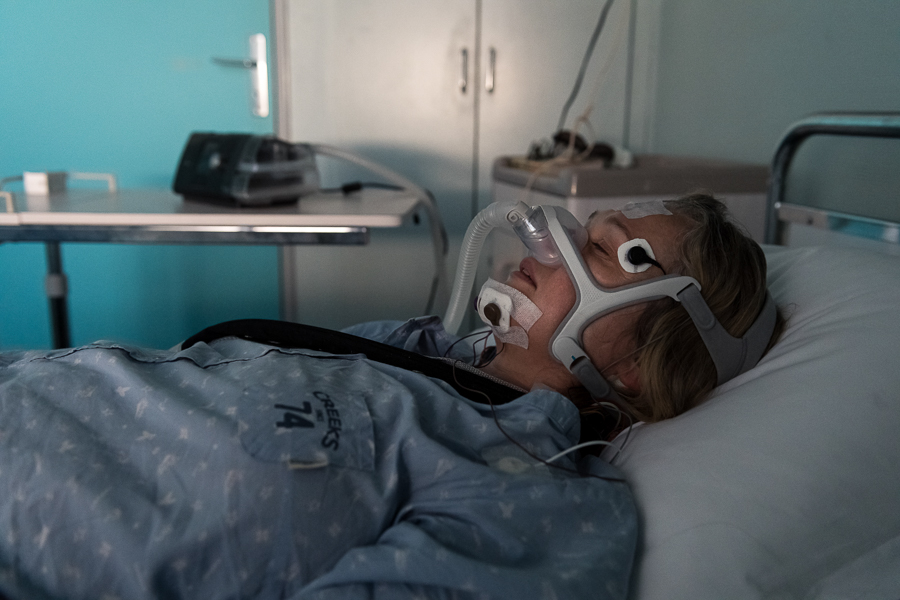
Une première batterie de tests a déjà montré un sévère syndrome d’apnées du sommeil, avec 69 apnées ou hypopnées par heure. Depuis, Delphine dort équipée d’un masque à pression positive continue (PPC), qui insuffle de l’air sous pression pour maintenir ouvertes ses voies aériennes. Mais elle lutte toujours contre le besoin de sommeil la journée. « Je suis fatiguée, j’ai des pertes de mémoire, je ne me sens pas au maximum de mes capacités intellectuelles et il m’est déjà arrivé de réaliser que je m’étais éteinte quelques secondes en conduisant. Avec l’appareil, je me sens mieux, mais je me fatigue vite, j’ai du mal à récupérer, j’aimerais retrouver du dynamisme. »
Dormir sans limite
A Beau Soleil, cette patiente a pour mission de dormir autant qu’elle le souhaite. Peu d’intimité dans sa petite chambre baignée de soleil : outre les capteurs, qui tracent l’activité électrique de son cerveau, son activité oculaire, son rythme respiratoire, son atonie musculaire ou encore les mouvements de ses jambes, Delphine dort sous le regard d’une caméra. De l’autre côté des écrans de contrôle, c’est Isabelle Marmet, technicienne du sommeil, qui officie.
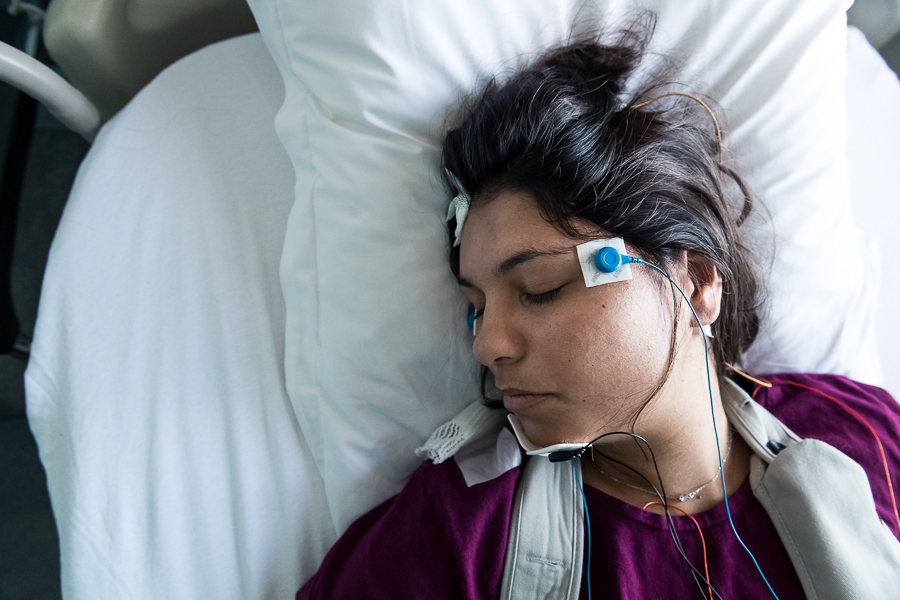
Devant ses yeux se déchaînent les ondes enregistrées chez les quatre patients hospitalisés ce jour-là. Pour chacun, une consigne différente. Si Delphine est autorisée à dormir sans limite, dans la chambre voisine, Ophélie Cheval, 21 ans, doit faire une sieste de vingt minutes toutes les deux heures, soit cinq siestes dans la journée. Elles permettront de mesurer sa latence d’endormissement, un bon indicateur du niveau de somnolence.
Somnolence excessive
Un œil sur les tracés, un autre sur la caméra, Isabelle s’assure que les patients ne se rendorment pas en dehors des « horaires protocolés ». « Chaque onde de l’hypnogramme correspond à une qualité de sommeil. Mon rôle est de coder les tracés enregistrés, qui servent de base aux analyses neurologiques et respiratoires. »
Onze heures : Ophélie est partie pour la deuxième sieste de la matinée. S’endormir en pleine journée ? Aucun problème pour cette étudiante en alternance, qui effectue des audits de sécurité sur des chantiers de BTP. « Je lutte en permanence contre le sommeil, déplore-t-elle. Comme je fais beaucoup de route, c’est la médecine du travail qui m’a orientée ici. Dès que je me pose, je m’endors : au cinéma, devant la télévision, après le repas. En voiture, quand je suis passagère, il m’est impossible de ne pas dormir au bout de quelques minutes. Sur l’échelle d’Epworth, qui évalue la somnolence, j’ai un score de 15, qui correspond à un niveau excessif. » C’est après s’être assoupie au volant qu’Ophélie prend conscience de la nécessité de traiter son trouble. Son objectif en passant ces tests : obtenir des réponses et vivre sans avoir besoin de se reposer sans cesse.
Fausses croyances
Apnée du sommeil, hypersomnie, insomnie, somnolence, comportement anormal durant le sommeil… tous ces troubles sont l’objet des explorations menées dans cet établissement mutualiste.
« Notre spécificité est d’être une unité pluridisciplinaire », indique la Dre Valérie Cochen de Cock, neurologue dans ce pôle. Celui-ci compte également trois oto-rhino-laryngologistes, une dentiste et deux généralistes, dont une formée à la thérapie cognitivo-comportementale de l’insomnie. « Nous passons beaucoup de temps à désamorcer les fausses croyances, mais aussi l’anxiété que génèrent les difficultés à dormir. » Parmi les idées erronées : celle qu’il faudrait des nuits de huit heures. « La quantité de sommeil nécessaire est variable d’une personne à l’autre. Et la qualité du sommeil s’évalue en fonction de la qualité de l’éveil », insiste la spécialiste.
Il faut apprendre à respecter un sas de transition entre nos journées très actives et l’endormissement. « Il ne faut pas confondre fatigue et somnolence. Fatigué, il est inutile de se coucher trop tôt, car le sommeil ne viendra pas. Mieux vaut prévoir une activité calme de divertissement quelques heures avant le coucher, plutôt que de tourner dans son lit. J’essaye de modifier la perception des patients en leur disant : “Vous n’êtes pas insomniaque et malade, vous êtes quelqu’un qui a besoin d’un temps de sommeil plus court et qui a de la chance !” »
Sommeil fragmenté
Le syndrome des apnées du sommeil est une cause fréquente d’insomnie. Il s’agit de pauses respiratoires liées à un collapsus partiel ou total du pharynx. « Tout ce qui fragmente le sommeil empêche son approfondissement et génère des somnolences en journée. Outre la somnolence, cela a des conséquences néfastes sur le système cardiovasculaire, qui n’est jamais au repos et subit les baisses d’oxygène répétées », souligne la Dre Cochen de Cock. Dans ce cas, les masques PPC ou les orthèses d’avancée mandibulaire sont des traitements efficaces.
Autre spécialité de la Dre Cochen de Cock : les mouvements pendant le sommeil, qui vont du somnambulisme aux troubles du comportement en sommeil paradoxal. Durant cette phase, où s’expriment les rêves, le corps est normalement paralysé. Mais une lésion peut empêcher cette atonie, et le dormeur réalise durant la nuit les gestes de son rêve. « J’ai vu des patients combattre à cheval, donner un cours d’anglais, faire de l’embouteillage comme à l’usine, ou encore du vélo ou du foot. Malheureusement, ces mouvements semblent annonciateurs d’une pathologie neurodégénérative, comme la maladie de Parkinson », témoigne la neurologue, qui participe à une recherche internationale sur les signes de conversion.
Une trentaine d’apnées par nuit
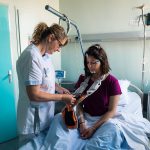
Chaque après-midi, tandis que, dans leur lit, des patients enchaînent les siestes nécessaires à l’exploration de leur sommeil capricieux, d’autres défilent pour récupérer un polygraphe. Deux sangles thoracique et abdominale pour enregistrer l’effort respiratoire, une lunette nasale pour capter le débit de l’air et une montre fixée par velcro au poignet permettront de détecter chez eux les symptômes de l’apnée du sommeil. Daniel Moulis, 66 ans, repart chez lui avec quelques explications sur la pose de l’appareil (photo ci-dessus).
La nuit prochaine, la machine décortiquera son sommeil. Une simple vérification pour cet ancien pilote de l’armée de l’air, qui dort déjà avec la PPC. « J’étais en parfaite santé, mais un accident de moto m’a immobilisé six mois, pendant lesquels j’ai pris 20 kilos. » Cette prise de poids soudaine dégrade alors son sommeil, entrecoupé d’une trentaine d’apnées par nuit. Une maladie qu’il lui faut absolument dompter : « Je pilote toujours des avions pour le plaisir. Donc, je fais tout pour améliorer mon sommeil et conserver ma licence. Pour moi, pas question de somnoler ! »